УСЛОВНЫЕ СОКРАЩЕНИЯ
АКТГ – адренокортикотропный гормон
БАС – боковой амиотрофический склероз
ВББ – вертебрально-базилярный бассейн
ВКВП – вызванные кожные вегетативные потенциалы
ВНС – вегетативная нервная система
ГАА – гуанин-аденин-аденин
ГАМК – гамма-аминомасляная кислота
ДНК – дезоксирибонуклеиновая кислота
ДЦП – детский церебральный паралич
ЖКТ – желудочно-кишечный тракт
ИФА – иммуноферментный анализ
КБД – кортикобазальная дегенерация
КТ – компьютерная томография (томограмма)
КФК – креатинфосфокиназа
ЛГ – лютеинизирующий гормон
ЛС – лимбическая система
МР – магнитно-резонансный
МРТ – магнитно-резонансная томография (томограмма)
МСА – мультисистемная атрофия
ОЦР – окулоцефалический рефлекс
ПМД – прогрессирующие мышечные дистрофии
ПНС – периферическая нервная система
ППЯ – педункулопонтинное ядро
ПЦР – полимеразная цепная реакция
ПЭТ – позитронно-эмиссионная томография
РНК – рибонуклеиновая кислота
САРС – спектральный анализ ритма сердца
СМЖ – спинномозговая жидкость
СТГ – соматотропный гормон
ТТГ – тиреотропный гормон
УЗДГ – ультразвуковая допплерография
ФОС – фосфорорганические соединения
ФСГ – фолликулостимулирующий гормон
ЦАГ – цитозин-аденин-гуанин
цГМФ – циклический гуанозинмонофосфат
ЦНС – центральная нервная система
ЧМТ – черепно-мозговая травма
ЧСС – частота сердечных сокращений
ЭКГ – электрокардиография
ЭМГ – электромиография (электромиограмма)
ЭЭГ – электроэнцефалография
ПРЕДИСЛОВИЕ
Центральное место в постановке неврологического диагноза занимает клиническая диагностика. Недооценка ее данных и несовершенство клинических знаний весьма часто приводят к врачебным ошибкам. Наибольшее их число связано с недостаточно внимательным проведением неврологического осмотра, а также с неправильной оценкой и интерпретацией данных клинического обследования. Последние годы ознаменовались внедрением в широкую клиническую практику новых высокоинформативных методик инструментальной диагностики болезней нервной системы. Но даже самые современные из них следует рассматривать в качестве дополнительных при установлении диагноза, о чем важно постоянно помнить врачам-неврологам. Только всесторонняя и комплексная диагностика нервных болезней, базирующаяся на современных клинических знаниях, позволяет дать достоверный ответ на вопрос об адекватности выбора и правильно оценить результаты вспомогательных методик исследования. Все это свидетельствует о неоспоримой значимости совершенствования клинических знаний и послужило основной причиной создания этой книги.
В 1997 г. кафедра нервных болезней Военно-медицинской академии им. С. М. Кирова выпустила в свет первое отечественное руководство по дифференциальной диагностике болезней нервной системы, выдержавшее к настоящему времени четыре издания и ставшее настольной книгой по клинической диагностике в неврологии для многих врачей. Тем не менее очевидна целесообразность выхода новых книг по данной проблематике, что нашло свое отражение в выпуске этого руководства. К его достоинствам можно, на наш взгляд, отнести разделение на главы по синдромологическому принципу, четкое структурирование материала, детальное описание большого количества информативных неврологических симптомов и синдромов, постоянное соотнесение клинической картины неврологических синдромов и характерных для них нозологических форм. В соответствии с синдромологическим подходом большинство глав построены следующим образом: основные сведения о клинической нейроанатомии соответствующих структур нервной системы, анатомо-функциональная характеристика этих структур и их отдельных составляющих, неврологические симптомы их поражения, анализ синдромологических и других критериев клинического диагноза при основных нозологических формах.
Предлагаемое руководство можно рассматривать как определенный итог клинической и научно-исследовательской работы авторов и ряда сотрудников кафедры. Кроме того, в книгу включен ряд материалов из ставших ныне классическими учебников и монографий, а также данные, опубликованные в отечественной и зарубежной неврологической литературе последних лет, за что выражаем ее авторам признательность и благодарность. Надеемся, что содержание руководства, представленные в нем таблицы и иллюстративный материал станут веским основанием для прочтения и изучения этой книги.
Авторы выражают особую благодарность сотрудникам кафедры нервных болезней Военно-медицинской академии им. С. М. Кирова, принимавшим непосредственное участие в написании ряда глав этого руководства.
Правописание латинских терминов и их русскоязычные переводы приводятся в соответствии с международной анатомической терминологией под редакцией члена-корреспондента РАМН Л. Л. Колесникова, опубликованной в 2003 г. Эпонимические термины, используемые в руководстве, приводятся в соответствии со справочником «Эпонимы в медицине» (СПб.: Гиппократ, 2001).
Глава 1
РАССТРОЙСТВА ЧУВСТВИТЕЛЬНОСТИ
1.1. Рецепция и чувствительность. Классификация видов чувствительности
Рецепция – вся афферентная импульсация, поступающая в различные отделы ЦНС.
Чувствительность представляет собой часть рецепции, которая попадает в поле сознания человека.
Классификация по филогенетическим критериям формирования чувствительности
1. Протопатическая чувствительность. Г. Хэд определял ее как более примитивную, имеющую центр в таламусе, не дающую точной локализации источника раздражения ни во внешнем пространстве, ни в пространстве тела. По Хэду она характеризуется постоянной аффективной окрашенностью и отражает скорее субъективные состояния, чем объективные процессы. Данный вид чувствительности обеспечивает восприятие и проведение сильных, угрожающих целостности организма, грубых болевых и температурных раздражений. Основным клиническим проявлением ее расстройств является гиперпатия.
2. Эпикритическая чувствительность. Г. Хэд писал, что она является более объективированной и дифференцированной и имеет корковый центр. В настоящее время ее рассматривают как филогенетически более молодую и позволяющую обеспечивать восприятие более тонких раздражений: качества, характера, степени, локализацииит.п.
Классификация по локализации рецепторов
Предложена в 1906 г. английским физиологом Ч. Шеррингтоном. Согласно этой классификации в зависимости от расположения рецепторов выделяют три вида чувствительности: экстероцептивную, проприоцептивную и интероцептивную.
1. Экстероцептивная чувствительность – информация воспринимается экстероцепторами, располагающимися в коже и слизистых оболочках. К ней, в частности, относятся болевая, температурная, тактильная чувствительность.
2. Проприоцептивная чувствительность – информация воспринимается проприоцепторами, находящимися в мышцах, сухожилиях, суставах, полукружных каналах и лабиринте.
3. Интероцептивная чувствительность – раздражение воспринимается висцероцепторами (интероцепторами), располагающимися во внутренних органах, сосудах и т. д.
Клиническая классификация чувствительности
1. Общая чувствительность:
• простая;
• сложная;
2. Специальная чувствительность:
• зрительная;
• слуховая;
• вкусовая;
• обонятельная.
Классификация, используемая для оценки результатов неврологического осмотра
Основана данная классификация чувствительности на локализации рецепторов, характере общей чувствительности и включает три группы: поверхностную, глубокую и сложную.
1. Поверхностная (экстероцептивная) чувствительность:
• болевая;
• температурная (тепловая и холодовая);
• тактильная грубая.
2. Глубокая (проприоцептивная) чувствительность:
• легкая тактильная, или чувство прикосновения;
• суставно-мышечное чувство;
• вибрационная чувствительность;
• чувство давления и веса;
• кинестезия кожи.
3. Сложная чувствительность. В отличие от поверхностной и глубокой идентификация сложных видов чувствительности становится возможной только при условии дальнейшего поступления и переработки импульса от первичного коркового поля чувствительного анализатора (задняя центральная извилина) во вторичные или ассоциативные корковые поля, располагающиеся преимущественно в парието-постцентральных отделах, а также в верхней и нижней теменной дольке. Выделяют следующие виды сложной чувствительности:
• чувство локализации;
• двухмерно-пространственное чувство;
• чувство дискриминации;
• стереогноз.
1.2. Пути проведения поверхностной чувствительности
Клетки первого нейрона поверхностной чувствительности – псевдоуниполярные нейроны – располагаются в спинномозговых ганглиях. Их периферические отростки проводят импульсы от болевых и температурных рецепторов через ряд анатомических структур периферической нервной системы: периферические нервы, сплетения, спинномозговые нервы, задние корешки (рис. 1.1).
Центральные отростки первых нейронов следуют в составе заднего чувствительного корешка в задний рог спинного мозга, где они заканчиваются на дендритах клеток второго нейрона, расположенных в собственном ядре заднего рога. Большинство аксонов второго нейрона переходят через переднюю белую спайку на противоположную сторону и далее вступают в боковой канатик, составляя здесь латеральный спиноталамический путь (tractus spinothalamicus lateralis, или lemniscus spinalis).
Данный перекрест имеет две анатомические особенности:
– переход перекрещивающихся волокон происходит в передней белой спайке не в горизонтальной плоскости, а косо вверх. В результате аксоны второго нейрона входят в латеральный спиноталамический путь противоположной стороны на 2 – 3 сегмента выше их выхода из задних рогов спинного мозга;
– перекрест происходит таким образом, что волокна от каждого последующего (нижерасположенного) сегмента вступают в латеральный спиноталамический путь снаружи. В результате наружную часть этого пути составляют волокна, идущие от нижележащих сегментов, а внутреннюю часть – от вышележащих сегментов (закон эксцентрического расположения более длинных путей Ауэрбаха – Флатау).
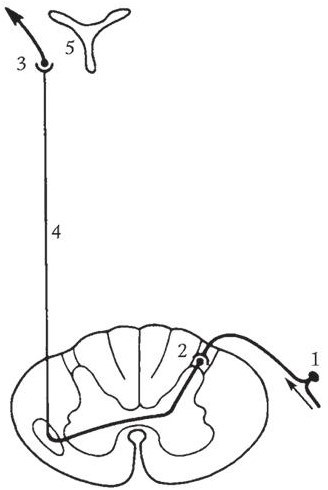
Рис. 1.1. Схема хода волокон поверхностной чувствительности (боль, температура, частично тактильные ощущения):
1 – первый нейрон; 2 – второй нейрон; 3 – третий нейрон; 4 – латеральный спиноталамический путь; 5 – таламус
После прохождения в боковых канатиках спинного мозга латеральный спиноталамический путь вступает в головной мозг, где он транзитом проходит практически через весь ствол и заканчивается лишь на клетках латеральных ядер зрительного бугра – телах третьих нейронов.
Аксоны третьего нейрона проходят через заднее бедро внутренней капсулы и далее образуют лучистый венец. Здесь волокна пути веерообразно расходятся, достигая коры головного мозга – задней центральной извилины (первичное корковое поле чувствительного анализатора) и прилежащих к ней передних отделов теменных долей.
Вышеописанная схема трехнейронного пути поверхностной чувствительности является классической. Между тем немаловажную роль играет и другой путь. Он образован частью аксонов вторых нейронов, которые вступают в передние канатики своей и противоположной стороны. В итоге формируются передний (центральный) спиноталамический и спиноретикулоталамический тракты. После восхождения по спинному мозгу в пределах продолговатого мозга они присоединяются к другим чувствительным проводникам. Передний спиноталамический путь несет импульсы к центральным и парацентральным ядрам зрительного бугра, а спиноретикулоталамический – к ретикулярным ядрам таламуса после многочисленных переключений в ретикулярной формации. От центрального и парацентрального ядер аксоны третьего нейрона направляются в поясную извилину. Данные пути несут лишь качественную информацию, определяющую модальность стимулов без тонкой характеристики и четкой локализации. С другой стороны, тонкая характеристика и четкая локализация стимула являются прерогативой филогенетически более молодого латерального спиноталамического пути. В отличие от классической схемы многие вторые нейроны этих путей не доходят до зрительного бугра, а заканчиваются на клетках центрального серого вещества среднего мозга. Отсюда по нисходящим путям импульс идет к клеткам передних рогов, клеткам ретикулярной формации ствола, клеткам коры мозжечка.
1.3. Пути проведения глубокой чувствительности
Информация о глубокой чувствительности воспринимается проприоцепторами, а расположение тел первых нейронов и их периферических отростков аналогично пути поверхностной чувствительности (рис. 1.2).
Центральные отростки рецепторных нейронов также следуют в спинной мозг через задние корешки, но, в отличие от пути поверхностной чувствительности, не заходят в серое вещество спинного мозга, а образуют задние канатики своей стороны. Здесь аксоны первого нейрона делятся на короткие и длинные ветви. Короткие ветви замыкаются на уровне своего, а также ближайших выше- и нижележащих сегментов, образуя тем самым большую часть афферентного входа для глубоких рефлексов. Из коротких ветвей также формируются коллатерали к заднему и переднему спиномозжечковым путям – задний спиномозжечковый путь (Флексига) и передний спиномозжечковый путь (Говерса), которые обеспечивают поступление части афферентной импульсации от проприоцепторов в мозжечок с последующим синергичным (согласованным) и экономным сокращением мышц-синергистов, а также расслаблением мышц-антагонистов.
Основная часть пути глубокой чувствительности – длинные центральные ветви первого нейрона, образующие в задних канатиках спинного мозга два пучка: тонкий пучок (Голля) (fasciculus gracilis) и клиновидный пучок (Бурдаха) (fasciculus cuneatus). Пучок Голля несет проприоцептивную импульсацию от 19 нижних сегментов, а пучок Бурдаха – от 12 верхних сегментов (шейные и 4 верхних грудных). Медиальнее располагается пучок Голля, поскольку, в отличие от латерального спиноталамического пути, здесь волокна от нижележащих сегментов оттесняются кнутри.

Рис. 1.2. Схема хода волокон глубокой чувствительности (вибрация, давление, чувство позы, дискриминационная и частично тактильная чувствительность):
1 – первый нейрон; 2 – клиновидный пучок (Бурдаха); 3 – тонкий пучок (Голля); 4 – второй нейрон; 5 – третий нейрон; 6 – таламус
Не прерываясь тонкий и клиновидный пучки следуют через весь спинной мозг и заканчиваются в продолговатом мозге на клетках ядер Голля (nucleus gracilis) и Бурдаха (nucleus cuneatus) – вторые нейроны путей глубокой чувствительности. Их аксоны направляются вентрально и к средней линии, совершая на уровне олив компактный перекрест (в межоливном слое). Переходя на противоположную сторону, названные волокна (fibrae arcuatae internae) присоединяются (прилегая изнутри) к спиноталамическому пути. Пучок волокон вторых нейронов глубокой чувствительности носит название бульботаламический путь или медиальная петля (tractus bulbothalamicus, lemniscus medialis). Слияние спиноталамического и бульботаламического чувствительных путей завершается в верхних отделах варолиева моста и нижних отделах среднего мозга. Начиная отсюда спиноталамический и бульботаламический тракты представляют собой единый путь общей чувствительности, идущий через латеральные ядра зрительного бугра (тела третьих нейронов) и далее следующий по таламокорковому пути (tr. thalamocorticalis) к задней центральной извилине, а также к прилегающим отделам теменной доли. Следует, однако, подчеркнуть, что значительная часть афферентной импульсации глубокой чувствительности направляется из задней центральной извилины (первичное корковое поле общей чувствительности) в несколько вторичных (ассоциативных) корковых полей. Благодаря этому становится возможной идентификация таких видов сложной чувствительности, как стереогноз, двухмерно-пространственное чувство, чувство локализации и дискриминации.
1.4. Виды расстройств поверхностной и глубокой чувствительности, возникающие при нанесении раздражения
Расстройства поверхностной и глубокой чувствительности, возникающие при нанесении раздражения, могут клинически проявляться тремя группами признаков: выпадение, раздражение, извращение. Далее разделение возможно не для всех видов расстройств чувствительности, поскольку некоторые из них (например, гиперпатия) характеризуются сочетанием симптомов выпадения и раздражения. Основными являются следующие виды:
1. Анестезия – полная утрата всех или отдельных (анальгезия, терманестезия и т. п.) видов чувствительности.
2. Гипостезия (гипестезия) — снижение чувствительности вследствие повышения порога восприятия.
3. Гиперестезия – повышенное восприятие раздражения, возникающее в результате суммации раздражения и снижения порога его восприятия.
4. Гиперпатия – особый вид гипостезии на тонкие и легкие раздражители, но с выраженными и специфичными симптомами раздражения при увеличении его интенсивности.
5. Диссоциация (расщепление чувствительности) – утрата одних видов чувствительности при сохранности других в той же области.
6. Дизестезия – извращение восприятия раздражения: прикосновение воспринимается как боль, холод – как тепло и т. д.
7. Синестезия – ощущение раздражения не только в месте его нанесения, но и в другой области. Если раздражение воспринимается только в симметричном участке противоположной стороны при его отсутствии в месте нанесения, то данный вид синестезии обозначается как аллохейрия.
8. Полиестезия – при нанесении одного вида раздражения в этой области возникает представление о нескольких видах. Например, тепло воспринимается в области раздражения как тепло и боль.
1.5. Клинические проявления гиперпатии
1. Повышение порога восприятия. Тонкие различия слабых раздражений выпадают: не ощущаются легкие тактильные раздражения, отсутствуют ощущения теплого или прохладного, резко снижается вибрационная чувствительность (особенно длительность восприятия легкой вибрации) при относительной сохранности суставно-мышечного чувства. Раздражение должно достигнуть значительной степени, чтобы быть воспринятым (закон «все или ничего»).
2. Наличие скрытого периода и периода последействия.
3. Взрывчатый характер ощущений после скрытого периода.
4. Отсутствие точной локализации раздражения. Болевой и температурный раздражитель «расплывается» или «рассыпается», причем пациент, как правило, не в состоянии показать место нанесения раздражения.
5. Выраженные вегетативные проявления. В месте нанесения раздражения обычно наблюдаются выраженный гипергидроз, гиперемия кожи, им часто сопутствуют появление тахикардии и повышение артериального давления.
6. Негативное восприятие раздражения – при его нанесении возникает неопределенное по локализации, но интенсивное и крайне неприятное для пациента болевое ощущение. Вследствие этого больной часто отдергивает руку или ногу, а на его лице можно «прочитать» мимическое проявление отрицательных эмоций.
1.6. Общая характеристика видов расстройств чувствительности, возникающих без нанесения раздражения (боли, парестезии)
1. Боли. Международная ассоциация по изучению боли определяет боль как неприятное сенсорное или эмоциональное переживание, связанное с существующими или возможными повреждениями ткани или описываемое в терминах такого повреждения. В настоящее время на кафедре нервных болезней Военно-медицинской академии используется классификация, согласно которой в зависимости от локализации поражения и характера неврологической патологии (органическая или функциональная) выделяют следующие типы болей: нейропатическая, спинальная, таламическая, корковая, психогенная.
При неврологическом обследовании необходимо обращать внимание на следующие критерии боли:
– локализация и вид боли;
– продолжительность боли;
– интенсивность боли;
– качество боли – ноющая, дергающая, тянущая и т. д.;
– что вызывает, провоцирует, усиливает боль;
– сопутствующие боли проявления – вегетативные и двигательные расстройства, чувство страха и т. д.;
– что успокаивает боль.
2. Парестезии. Представляют собой неприятные и ненормальные спонтанные и обычно кратковременные ощущения (онемение, ползание мурашек, покалывание, жжение, чувство жара или холода и т. п.), возникающие без нанесения раздражения извне. Парестезии без нанесения раздражения следует отличать от парестезий после внешних воздействий (удара, сдавления).
1.7. Характеристика видов боли
Выделяют следующие виды болей:
1. Местные (локальные) – локализация ощущаемой боли соответствует локализации патологического процесса.
2. Проекционные – наблюдаются в области дерматома по соответствующей корешково-сегментарной зоне вследствие первичного поражения корешков. Например, при сдавлении корешка LV патологически измененным межпозвоночным диском боль проецируется на периферию в виде «генеральского лампаса», при сдавлении корешка SI – по задней поверхности бедра и голени.
3. Иррадиирующие – боли, распространяющиеся с пораженной ветви нерва на другие, свободные от непосредственного воздействия патологического процесса. Например, при вовлечении в патологический процесс второй ветви тройничного нерва (пульпит, периодонтит верхней челюсти) боль может преимущественно ощущаться в зоне иннервации не второй, а третьей ветви (нижняя челюсть).
4. Отраженные (рефлекторные) – боли, возникающие в определенных дерматомах (зоны Захарьина – Геда) при заболеваниях внутренних органов. В их основе лежит висцеро-сенсорный феномен – переключение патологической афферентации с пораженного органа на дерматомы через общие для них сегменты. Классическим примером являются боли в левой руке при стенокардии или инфаркте миокарда.
5. Реактивные. По локализации аналогичны проекционным болям. Отличие состоит в том, что реактивные боли возникают в ответ на сдавление или натяжение корешков или нервов. Появление подобных болей лежит в основе симптомов натяжения: Ласега, Бехтерева, Вассермана, Мацкевича и др.
6. Фантомные – боли, возникающие после ампутации конечности. Причиной является формирующаяся в культе неврома, что вызывает ощущение боли в отсутствующей конечности.
7. Каузалгия (болезнь Пирогова – Вейр – Митчелла) — характеризуется приступообразными чрезвычайно интенсивными и мучительными болями жгучего характера. Основными условиями развития каузалгии являются: локализация поражения – срединный, седалищный, большеберцовый нервы; частичность поражения – оно не достигает степени полного анатомического перерыва; выраженное психоэмоциональное напряжение в момент получения травмы либо непосредственно после этого – боевые действия, катастрофические психогении и др. В клинической картине каузалгий выделяют две стадии.
Первая стадия – стадия местных болей. Ее характеризуют четкая приступообразность каузалгических болей, их локализация в области дерматомера пораженного нерва с возможным переходом только на соседние дерматомеры, гиперпатия в этих дерматомах, несоответствие между выраженностью болевого синдрома и выраженностью симптомов выпадения (двигательных, чувствительных, рефлекторных), локальность и выраженность вегетативно-трофических расстройств. Боли имеют преимущественно жгучий характер, а их выраженность в момент приступа обычно уменьшается только после применения «мокрого холода».
Вторая стадия – реперкуссионная. Ее развитие в настоящее время связывают с формированием «застойного» очага перевозбуждения в надсегментарном аппарате (прежде всего, на уровне зрительного бугра). В результате к каузалгическим болям присоединяется таламический синдром (таламические боли, «таламическая рука» и т. п.), а у пациентов развиваются изменения личности. Реперкуссионные каузалгические боли проявляются в виде следующих вариантов:
– синестезиалгия – нанесение раздражения в любой области вызывает каузалгию;
– синпсихалгия – мысль о чем-либо неприятном вызывает каузалгию;
– вовлечение органов чувств – каузалгия наступает в ответ на раздражение анализаторов: яркого света, громкого звука и др.
8. Болевая анестезия (anestesia dolorosа) — наличие болей в области с утраченной чувствительностью, как правило, при полном анатомическом перерыве нерва. Механизм возникновения подобных болей аналогичен механизму появления фантомных болей.

