В оформлении обложки использована иллюстрация:
Golden Faraon / Shutterstock.com
Используется по лицензии от Shutterstock.com
Рецензия
Основная задача книг серии «Библиотека амбулаторного терапевта» – привлечь внимание врачей к заболеваниям, которые не только часто встречаются на приеме у терапевта в поликлинике, но и приводят к ранней инвалидизации и преждевременной смертности. К таким социально значимым заболеваниям относится весь спектр проблем, связанных с ожирением и его негативным влиянием на здоровье, а также прогноз больных с сердечно-сосудистой патологией. Среди таких патологий особое место занимает неалкогольная болезнь печени, которая рассматривается сегодня как наиболее ранний маркер развития метаболического синдрома, атерогенеза и сахарного диабета 2 типа у пациентов с избыточной массой тела.
Раннее выявление неалкогольной болезни печени и настойчивая коррекция ассоциированных кардиометаболических рисков в свете первичной профилактики сердечно-сосудистых заболеваний относятся сегодня к презумпции терапевта поликлиники и врача общей практики. Освещению различных аспектов формирования неалкогольной болезни печени, ее ранней диагностики и лечения в рамках терапевтической практики и посвящена эта очень нужная и своевременная книга.
Издание отражает накопленный опыт кафедры терапии, клинической фармакологии и скорой медицинской помощи МГМСУ им. А.И. Евдокимова (зав. кафедрой – профессор Вёрткин А.Л.), который обобщила автор книги – эксперт в лечении заболеваний органов пищеварения у больных терапевтического профиля.
Убежден, что книга поможет практикующему врачу в выявлении и последующем эффективном ведении пациентов с неалкогольной болезнью печени и метаболическим синдромом.
Президент Российского
научного общества терапевтов,
академик РАН
Мартынов А.И.
Список сокращении
ССЗ – сердечно-сосудистые заболевания
СД 2 типа – сахарный диабет 2 типа
MC – метаболический синдром
ЛПВП – липопротеиды высокой плотности
НАЖБП – неалкогольная жировая болезнь печени
НАСГ – неалкогольный стеатогепатит
ТГ – триглицериды
ЛПОНП – липопротеиды очень низкой плотности
ЛППП – липопротеиды промежуточной плотности
ЛПНП – липопротеиды низкой плотности
ФХ – фосфатидилхолин
ПНЖК – полиненасыщенные жирные кислоты
УДХК – урсодезоксихолевая кислота
ЭФЛ – эссенциальные фосфолипиды
ОЖК – обетихолевая желчная кислота
Глава 1
Ожирение как социальная и медицинская проблема
Анализ глобальных тенденций в эпидемиологии социально-значимых заболеваний, проведенный Всемирной организацией здравоохранения, продемонстрировал, что в первой половине XXI века заболевания сердца и сосудов (ССЗ) во всех индустриальных странах останутся причиной более 50 % летальных исходов. Заболеваемость и смертность от ССЗ будут возрастать пропорционально росту частоты встречаемости ожирения и его осложнений, причем преимущественно в странах с так называемой развивающейся экономикой (рис. 1).
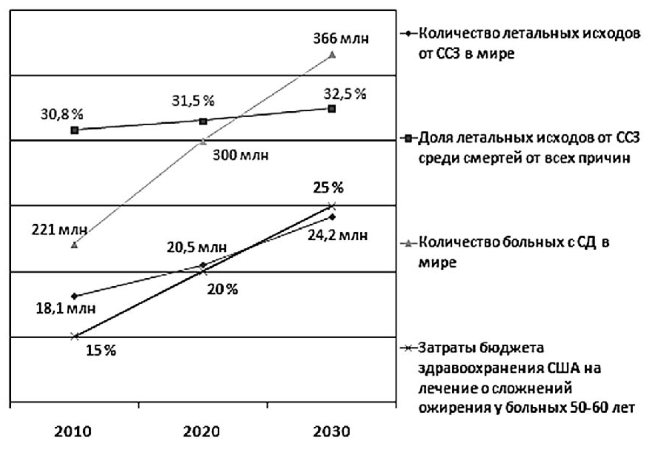
Рис. 1. Прогноз заболеваемости и смертности от ССЗ до 2030 года (WHO: The Atlas of Heart Disease and Stroke.mht)
Ведущей причиной ожирения по-прежнему останется стойкое увеличение калорийности питания, стабильно превышающее расход энергии у большинства пациентов с избыточным весом. Так, средняя калорийность рациона граждан индустриальных стран к 2015 году достигла 3440, а развивающихся – 2850 ккал/сут, что и привело к соответствующему росту числа больных с ожирением и его осложнениями: сердечно-сосудистыми заболеваниями (ССЗ) и сахарным диабетом 2 типа (СД 2 типа). Общеизвестно, что в любом возрасте ожирение ограничивает физическую дееспособность и социальную успешность современного человека, становится причиной раннего развития ССЗ и опосредованных экономических затрат. Однако в практике медицины однозначно расценивать всех имеющих избыточный вес как пациентов с высоким риском ССЗ невозможно: осложнения развиваются при различной тяжести ожирения, в разном возрасте и с вариабельным набором клинических симптомов. Задача становится намного яснее, если выделить пациентов с так называемым метаболически неблагоприятным ожирением. Доказано, что только метаболически неблагоприятное ожирение, или метаболический синдром (MC), является независимым предиктором смертности от ССЗ (рис. 2).
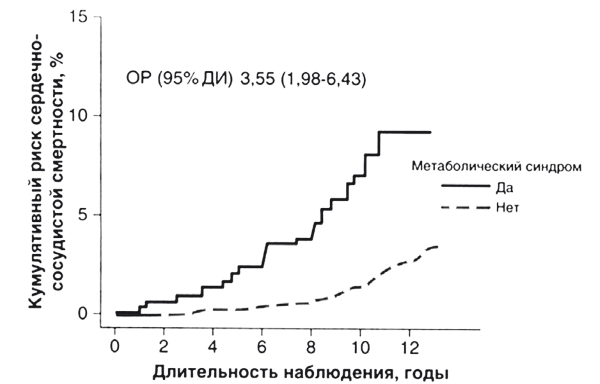
Рис. 2. Смертность от ССЗ у пациентов с метаболическим синдромом (модицифицировано по Lakka Н.М. et al., 2002)
МЕТАБОЛИЧЕСКИЙ СИНДРОМ, синдром X – комплекс метаболических и гемодинамических нарушений, основным клиническим проявлением которого является резистентность к инсулину с гиперинсулинемией, снижением толерантности к углеводам и возможным развитием СД 2 типа, дислипидемией с триглицеридемией, снижением липопротеидов высокой плотности (ЛПВП), нарушением гемостаза (склонность к тромбообразованию), артериальной гипертонией, а также висцеральным ожирением (ВОЗ, 1998). MC значительно увеличивает риск сердечно-сосудистой и онкологической патологии, а также желчно- и мочекаменной болезни. С начала XXI века частота встречаемости MC растет эпидемически, однако вариьирует в разных странах мира. MC диагностируют у 10,6 % населения Китая и 24 % населения в США (Мамедов М.Н., Оганов Р.Г., 2004).
ИСТОРИЯ появления метаболического синдрома тесно связана с историей отечественной терапии и берет свое начало с 1922 года, когда Г.Ф. Ланг впервые отметил у некоторых больных ожирением высокую частоту артериальной гипертензии, нарушения углеводного обмена и подагры. В 30-е годы под термином «артритический диатез» М.П. Кончалвский объединил избыточную массу тела, подагру, склонность к заболеваниям сердечно-сосудистой системы и бронхиальную астму. В работах А.Л. Мясникова в середине прошлого столетия было показано, что у таких больных рано развиваются атеросклероз и быстро прогрессирует ишемическая болезнь сердца. В последующем круг нарушений, сопутствующих ожирению, постепенно расширялся, и в 1965 г. для этого синдрома Avogaro было предложено название «полиметаболический синдром». В 1966 г. J. Camus под термином «метаболический синдром» объединил сахарный диабет, гипертриглицеридемию, подагру.
В 1988 г. G.M. Reaven предложил термин «метаболический синдром Х», которым обозначил сочетание инсулинорезистентности, гиперинсулинемии, нарушений толератности к глюкозе, дислипопротеинемии, гипертриглицеридемии и артериальной гипертензии (Reaven G.M., 1987). Как «смертельный квартет» в 1989 г. N.M. Kaplan охарактеризовал сочетание абдоминального ожирения, нарушенной толератности к глюкозе, артериальной гипертензии и гипертриглицеридемии. В 1991 г. Мarkolf Hanefeld предложил термин, применяющийся в настоящее время, – «метаболический синдром».
Критерии MC (Международная Федерация диабета, IDF, 2005):
✓ Центральное ожирение. Окружность талии: мужчины > 94 см; женщины > 80 см;
✓ Триглицериды > 1,7 ммоль/л (150 мг/дл);
✓ ХС ЛПВП: мужчины < 1,0 ммоль/л (40 мг/дл); женщины < 1,3 ммоль/л (50 мг/дл);
✓ АД > 130/85 мм рт. ст.;
✓ Гликемия > 5,6 ммоль/л (100 мг/дл) или диагностированный ранее СД 2 типа.
По разным данным у 75–93 % пациентов с MC развивается жировая инфильтрация печени, которую сегодня уже не расценивают как доброкачественную дисплазию – «жировой гепатоз» [1, 2]. Сегодня жировая инфильтрация печени при ожирении – это неалкогольная жировая болезнь печени (НАЖБП).
В научных исследованиях доказано, что НАЖБП:
✓ ранний клинический маркер или печеночная манифестация MC, а возможно и одна из причин его развития;
✓ самостоятельный предиктор ССЗ и СД 2 типа:
✓ обладает потенциалом к прогрессированию и является предиктором фиброза / цирроза и рака печени.
НАЖБП связана с увеличением смертности от ССЗ, цирроза и рака печени, рака других локализаций, сопряжена с ранним развитием деменции и бесплодием вследствие синдрома поликистозных яичников [7, 8]. НАЖБП получил коды в МКБ X. Стандарты медицинской практики в отношении НАЖБП также значительно изменились в направлении междисциплинарных подходов к диагностике и лечению. НАЖБП включен в профессиональные стандарты как патология, требующая активного скрининга, целенаправленной диагностики в группах риска, разработки индивидуализированного лечения, прежде всего, в рамках компетенции терапевта или врача общей практики.
- Сахарный диабет
- Анемия. Руководство для практических врачей
- Фибрилляция предсердий
- Остеопороз
- Постинфарктный кардиосклероз
- Коморбидный пациент. Руководство для практических врачей
- Щитовидная железа
- Кровохарканье
- Маломобильный пациент
- Внебольничная пневмония
- Руководство по скорой медицинской помощи. Для врачей и фельдшеров
- Лихорадка. Руководство для практических врачей
- Головокружение
- ХОБЛ. Руководство для практических врачей
- Неалкогольная жировая болезнь печени
- Кахексия. Руководство для практических врачей
- Пороки сердца. Руководство для практических врачей
- Инфекционные заболевания. Руководство для практических врачей
- Хроническая ишемия головного мозга. Руководство для практических врачей
- Неврология. Руководство для практических врачей
- Хроническая болезнь почек
- Стабильная ишемическая болезнь сердца. Руководство для практических врачей
- Эффекторные звенья метаболизма. Биологически-активные вещества пищи в лечении ожирения. От теории и модели к практике
- Пациент с болью в грудной клетке в амбулаторной практике. Руководство для практических врачей
- Гастропротекция. Руководство для практических врачей
- Желтуха. Руководство для практических врачей
- ТЭЛА. Руководство для практических врачей




